Niet het leukste onderwerp, maar toch wel een belangrijke. Bij elke operatie kunnen er complicaties ontstaan, hoe klein deze operatie ook is. Een complicatie is niet per definitie een fout van de arts, maar is een 'ongewenste, onverwachte uitkomst van zorg die leidt tot aanpassing van het medisch handelen'. De complicaties kunnen ontstaan ondanks juiste behandeling en het is 1 van de doelen van de arts om deze te voorkomen of te verminderen.
Necrose stoma/ geel beslag
Als het stukje darm waarvan de stoma is gemaakt niet goed doorbloed is kan deze zwart worden en afsterven. Dit kan diverse oorzaken hebben. Als alleen het slijmvlies (de bovenste laag van de darm) niet goed is doorbloed valt uiteindelijk (dit moet vanzelf gaan) het dode weefsel eraf en blijft er een gezond stoma over. Er is dan een geel beslag op het stoma zichtbaar. Dit is necrotisch (niet goed doorbloed) weefsel of vetweefsel dat om de darmen zit, beiden verdwijnen na verloop van tijd. (foto onder met dank aan Lynn)
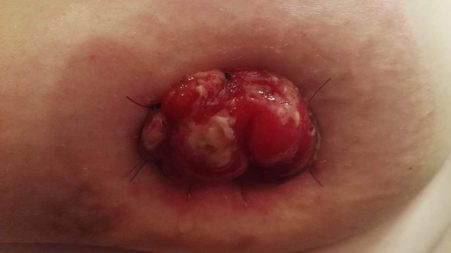
Als de darm ook dieper gelegen niet goed doorbloed is sterft het bovendeel af en komt er een diepliggend stoma tevoorschijn. Soms moet er dan een nieuw stoma worden aangelegd. Ook kunnen de hechtingen losraken indien de necrose zich net na de operatie openbaart. Het rottingsproces kan erg stinken. Hieronder de foto's van Stephanie, met links een dikke darmstoma een week na de operatie en rechts twee weken na de OK.
Gebruik wachtwoord stomaatje om onderstaande foto's te zien.
Postoperatieve infecties
Een gevolg van bacteriën kan een ziekenhuisinfectie zijn (nosocomiale infectie). Deze infectie kan zich openbaren aan operatiewonden (postoperatieve wondinfectie), lucht- en urinewegen of in de bloedbaan (sepsis) en komt voor bij 1 op de 15 ziekenhuispatiënten. Dit is een gemiddelde; een wondinfectie komt bijvoorbeeld bij bepaalde operaties heel weinig voor (neem een kijkoperatie voor de knie), terwijl bij de verwijdering van (een deel van) de dikke darm de kans een stuk groter is omdat de darmen vol zitten met micro-organismen. Het gevolg van een infectie is dat je vaak wat langer in het ziekenhuis dient te blijven en medicijnen krijgt toegediend, maar soms ook een heroperatie en ernstige complicaties. Dit ligt geheel aan het soort infectie, zo is een urineweginfectie (bijvoorbeeld door de katheter) snel voorbij.
Moeizaam op gang komen van het maag-darmstelsel
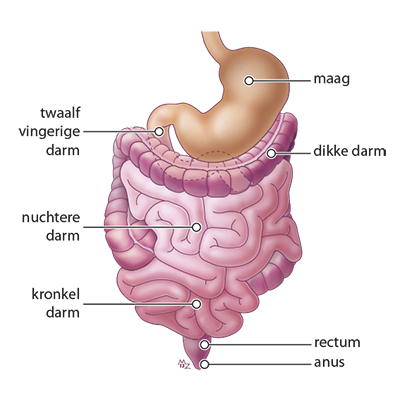
De darmwerking wordt tijdens de operatie spontaan onderbroken en soms kan het (zeker bij een buikoperatie) weleens gebeuren dat de maag en darmen moeite hebben weer op gang te komen. Het ritme van de darmen is na een operatie tijdelijk verstoord. De darmen komen na een operatie weer in delen op gang;
- de maag heeft het meeste last van een operatie en komt pas tussen de 1 en 5 dagen weer op gang
- de dunne darm al 4 tot 8 uur na de operatie
- en de dikke darm ook na 1 tot 5 dagen
Postoperatieve ileus
Indien men, zoals het gaat bij de vernieuwde regels, weer snel wat gaat eten komt de dikke darm sneller op gang. Hiervoor worden ook vaak medicijnen gegeven. Het stilvallen van de darmen na een operatie wordt ook wel een postoperatieve ileus genoemd. Het kan zowel bij een laparoscopische als een conventionele operatie voorkomen, al is bij een laparoscopische operatie de kans minder groot.
Oorzaak van postoperatieve ileus
Uit onderzoek blijkt dat het een combinatie is van zenuwen en het immuunsysteem. Tijdens een buikoperatie worden de darmen aangeraakt (chirurgisch gemanipuleerd) waardoor er weefseltrauma ontstaat. De geprikkelde zenuwen in de darmwand maken eiwitten aan die bepaalde witte bloedcellen activeren, namelijk meststoffen. Deze meststoffen veroorzaken een ontstekingsreactie in de darmwand; er ontstaan microscopisch kleine ontstekingen in de spierlaag van het gemanipuleerde stuk darm.
Gevolgen stilliggen maag en darmen
De chirurg is vooral bezorgd dat dit kan wijzen op een ontsteking of infectie in de buik. Hij zal vaak een CT-scan willen maken om te kijken of er sprake is van een abces of naadlekkage. Ook een oorzaak van het stilliggen van de darmen kunnen zijn medicijnen als morfine, die de bewegingen van de darm doen afnemen. Gevolgen van een postoperatieve ileus zijn:
- buikpijn
- misselijkheid
- kans op braken
- niet op gang komen van het stoma (ontlasting)
- en een vergroot risico op complicaties
Men is bezig met onderzoek naar medicatie die een postoperatieve ileus kan verminderen of zelfs voorkomen. Daarnaast is snel beginnen met (aangepaste) voeding belangrijk, de vorm van pijnmedicatie en de snelheid van het mobiliseren wat ook een goede darmwerking bevordert.
Spitsvoeten
Indien je wat langer (en dan bedoelen we echt een langere tijd) op bed ligt kunnen er ook bepaalde klachten ontstaan. Je kunt last krijgen van spitsvoeten (pes equinus). De stand van je voet ligt dan in het verlengde van je onderbeen en maakt lopen pijnlijk. Dit is te voorkomen door een kussen of opgerolde handdoek achter je voeten te leggen zodat je tenen bij het liggen omhoog wijzen. En ook is het goed om zelf of met hulp voetoefeningen te doen.
Doorliggen
Ook kun je last krijgen van doorliggen (decubitus). Dit zijn beschadigingen van de huid, drukplekken als gevolg van permanente druk en daardoor een verminderde bloedtoevoer. Het is dus heel belangrijk om voldoende te bewegen en, indien je niet uit bed kunt, je af en toe om te (laten) draaien.
- Voorkom dat je te lang in dezelfde houding blijft liggen.
- Het eerste stadium is te herkennen aan een rode vlek op de huid.
- Bekende plekken zijn de stuit en de hielen.
- Indien hier niets aan gedaan wordt en het te lang aanhoudt kan het weefsel afsterven (necrose).
Lukt het niet om te draaien dan kan een bed met anti-decubitus matras uitkomst bieden. Dit is een matras met daarin lucht dat door middel van een machine van plek verandert en zo de drukpunten wisselt. Indien je door ziekte langere tijd bedlegerig bent kun je de verpleging hierom vragen. Let hierbij ook op plooien in de kleding of het bed, welke ook mee kunnen werken aan decubitus.

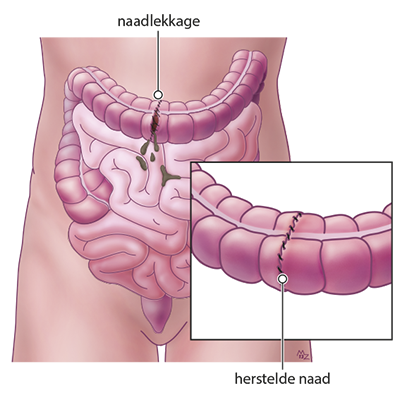
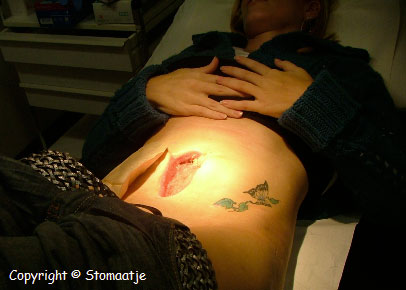
Naadlekkage
Tenslotte een ernstige complicatie maar helaas wel reëel bij een darmoperatie indien er gewerkt wordt met een hechting van 2 darmgedeeltes: naadlekkage/ darmperforatie. De feiten:
- De wetenschappelijke literatuur meldt dat bij gemiddeld 5% van de geopereerde patiënten naadlekkage ontstaat, uit een ander onderzoek blijkt dit 10% te zijn.
- Naadlekkage kan ontstaan indien de darmuiteinden weer aan elkaar worden genaaid of geniet.
- Een darmnaad heeft gemiddeld 3 dagen nodig om te herstellen.
- Deze naad kan gaan lekken, waardoor er darmbacteriën en prikkelende sappen vrij in de buikholte terechtkomen.
- Meestal moet er meteen een heroperatie plaatsvinden.
- Indien men snel genoeg ingrijpt, kan buikvliesontsteking (peritonitis) worden voorkomen of de schade worden beperkt.
Buikvliesontsteking
Buikvliesontsteking is een ernstige bacteriële ontsteking van het buikvlies (peritoneum); een dun, transparant vlies van ongeveer 2 vierkante meter (bij een volwassene) dat de binnenkant van de buikholte en de buitenkant van de daarin gelegen organen bekleedt.
- Het belangrijkste verschijnsel is hierbij hevige buikpijn en opzwellen van de buik.
- Misselijkheid, braken en koorts horen ook in het rijtje klachten thuis.
- Bewegingen van de darmen worden door een buikvliesontsteking meestal helemaal verstoord en maagdarmsappen- en gassen hopen zich op, waardoor een maagsonde wordt ingebracht.
- Er wordt antibiotica toegediend (vaak een bepaalde cocktail gebaseerd op de aard van de bacteriën/ ontsteking die in je bloed wordt bepaald) om de ontsteking te lijf te gaan.
Spoelen en open houden van de buik
Vaak moet de buikholte door middel van een operatie worden gespoeld, naast dat de oorzaak van de lekkage wordt opgelost. Indien men snel genoeg ingrijpt is goed herstel zonder complicaties mogelijk. Doet men dit niet en krijgen de bacteriën de kans om zich verder te verspreiden, wordt de situatie levensbedreigend en kunnen er meerdere operaties nodig zijn waarbij je vaak op de intensive care terecht komt (soms in slaap gehouden). Hierbij kan het soms nodig zijn de buik open te laten, waarbij ze een oplosbaar matje inbrengen zodat alles op zijn plek blijft liggen. Dit doen ze doordat je buik te opgezet is om weer dicht te maken, maar ook kunnen zo de bacteriën (bijvoorbeeld met een vacuümpomp) hun weg naar buiten vinden.
Bekijk hoe een open buikwond zou kunnen herstellen, dit is de buik van Franka (eerst inloggen gewenst, je krijgt ze dus niet meteen te zien) en bekijk hier het verloop van een buik bij een buikvliesontsteking. Wederom eerst inloggen gewenst. Pas op, kunnen heftige foto's zijn!
Platzbauch
Een complicatie van een gestoorde wondgenezing is wonddehiscentie. Door spanning op de operatiewond, bijvoorbeeld door een infectie, veel hoesten of een andere oorzaak, kunnen de wondranden gaan wijken. Eén of meerdere lagen van de operatiewond scheurt open. Wanneer alle lagen van de wond wijken spreek je van wonddisruptie of evisceratie, ook wel "Platzbauch" of "Burst abdomen" genoemd. In dit geval kan er buikinhoud naar buiten komen. Dit dient dringend met een operatie hersteld te worden. Gelukkig komt deze complicatie niet vaak voor (2-4%).
Ziekenhuisbacterie
De ziekenhuisbacterie is een verzamelnaam voor bacteriën die resistent (ongevoelig, immuun) zijn voor de meeste gangbare antibiotica, waardoor ze moeilijk te bestrijden zijn. Gezonde mensen dragen sommige bacteriën zelfs bij zich en worden er niet ziek van, maar in een ziekenhuisomgeving gedijen ze goed door de het gebruik van vele soorten antibiotica en mensen met een ernstig verminderde weerstand. Elk jaar raakt 7% van de Nederlandse patiënten ermee besmet.
MRSA
De bekendste is waarschijnlijk wel de MRSA bacterie, wat staat voor meticilline-resistente Staphylococcus aureus. De Staphylococcus aureus wordt door ongeveer 1 op de 3 (gezonde) mensen bij zich gedragen. MRSA is een bijzondere variant op de gewone Staphylococcus aureus omdat deze ongevoelig is voor veel antibiotica. Minder dan 1% van de mensen in ons land draagt MRSA bij zich en meestal raak je deze vanzelf weer kwijt. Pas voor mensen die erg ziek of pas geopereerd zijn vormen ze een bedreiging. Indien je in het ziekenhuis besmet wordt met dit virus word je geïsoleerd behandeld om te voorkomen dat je andere mensen besmet. Dit kan onprettig zijn omdat iedereen die bij je in de kamer komt beschermd moet zijn met een mondkapje, handschoenen etc. en zich daarna moet ontsmetten.

Dankzij een streng beleid raakt in Nederland ‘slechts’ 0,5% - 1% van de ziekenhuispatiënten met deze bacterie besmet. In het buitenland waar een minder streng antibioticabeleid wordt gevoerd, loopt 20 tot 50% van de ziekenhuispatiënten een MRSA-besmetting op. Mensen met een stoma behoren tot de groep met een verhoogd risico op het krijgen van MRSA (MRSA-dragerschap).
Lees onze conclusie over de enquête die we hielden bij onze achterban over de IC en nazorg hiervan.
Lees de ervaringen van stomadragers met complicaties, en het herstel daarvan.








